L'ovulazione nel ciclo femminile
L'ovulazione è il processo in cui un follicolo ovarico maturo rilascia un ovulo. Questo processo è una parte essenziale del ciclo mestruale femminile. L'ovulazione è innescata da un aumento di alcuni ormoni, come l'ormone luteinizzante (LH). Si verifica a metà del ciclo mestruale, in genere intorno al 14° giorno se il ciclo dura 28 giorni, ma può variare da persona a persona.
L'ovulazione è il periodo più fertile del ciclo e svolge un ruolo fondamentale nella riproduzione. Se si desidera una gravidanza, il momento ideale per i rapporti sessuali è poco prima e il giorno dell'ovulazione, in modo da poter realizzare il desiderio di avere un figlio.
Molte donne avvertono lievi dolori o cambiamenti nel muco cervicale durante l'ovulazione, che servono a indicare la fase fertile.
Altri termini per indicare l'ovulazione
L'ovulazione è spesso indicata anche con il termine ovulazione. In termini medici si parla di “processo di ovulazione” o “fase ovulatoria”. Questi termini sono sinonimi e descrivono tutti lo stesso processo biologico.
- A cosa serve l'ovulazione?
- Il percorso dell'ovulo durante il ciclo mestruale
- Come calcolare l'ovulazione
- Quali sintomi indicano l'ovulazione?
- Come il sistema riproduttivo si prepara all'ovulazione
- Il ruolo degli ormoni nell'ovulazione
- È possibile un'ovulazione multipla?
- Quali sono le possibili cause della mancata ovulazione?
- Quali sono le opzioni per innescare l'ovulazione?
- Dopo l'ovulazione: quando ha senso un test di gravidanza?
A cosa serve l'ovulazione?
L'ovulazione è la chiave del concepimento naturale. Senza ovulazione non può essere rilasciato alcun ovulo e senza ovulo non può avvenire la fecondazione. L'ovulazione consente all'ovulo di unirsi allo spermatozoo e di avviare una gravidanza.
Il percorso dell'ovulo durante il ciclo mestruale
Il viaggio dell'ovulo durante il ciclo mestruale di una donna è un processo affascinante e complesso, guidato dalle diverse fasi del ciclo mestruale.
Il ciclo mestruale è un processo ricorrente nel corpo femminile che si svolge dalla pubertà alla menopausa. Prepara il corpo della donna a una possibile fecondazione, portando a maturazione un ovulo. Il ciclo inizia il primo giorno delle mestruazioni e termina il giorno prima della mestruazione successiva.
Il ciclo mestruale femminile si compone di due fasi principali:
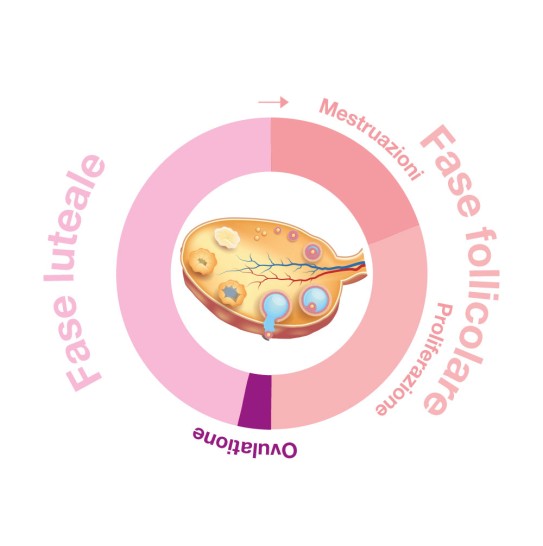
1. Fase follicolare:
Dal 1° al 14° giorno circa del ciclo:
Mestruazioni:
Dal 1° al 4° giorno del ciclo:
- Inizio del ciclo: il ciclo mestruale inizia il primo giorno di mestruazioni, quando il rivestimento uterino viene rilasciato.
- Fuoriuscita dell'endometrio: Se la fecondazione e l'impianto non avvengono, il corpo luteo, che produceva progesterone dopo l'ovulazione, degenera. La diminuzione del progesterone provoca lo sfaldamento del rivestimento uterino.
- Mestruazioni: l'endometrio e l'ovulo non fecondato vengono espulsi attraverso la vagina, dando inizio alle mestruazioni e a un nuovo ciclo.
Proliferazione
Dal 5° al 14° giorno del ciclo
- Crescita del follicolo: sotto l'influenza dell'ormone follicolo-stimolante (FSH), nelle ovaie iniziano a crescere diversi follicoli. Ogni follicolo contiene una cellula uovo immatura.
- Follicolo dominante: Verso la metà della fase follicolare, si seleziona un follicolo dominante, che continua a crescere e maturare mentre gli altri follicoli degenerano. Il follicolo dominante produce sempre più estrogeni, che vanno a costituire il rivestimento dell'utero.
Ovulazione:
Intorno al 14° giorno del ciclo:
- Impennata di LH: un improvviso aumento dell'ormone luteinizzante (LH) innesca l'ovulazione.
- Rilascio dell'ovulo: il follicolo dominante si rompe e rilascia l'ovulo maturo. Questo processo è noto come ovulazione.
- Accoglimento nella tuba di Falloppio: l'ovulo viene catturato dalle fimbrie, sporgenze simili a dita all'estremità della tuba di Falloppio, e incanalato nella tuba di Falloppio.
L'ovulazione avviene circa 24 ore dopo il picco di LH. Il picco di LH è quindi un buon indicatore del picco di fertilità. È possibile misurare il picco di LH con un test di ovulazione.
L'ovulo rimane vitale per circa 12-24 ore dopo l'ovulazione e può essere fecondato durante questo periodo. Gli spermatozoi possono sopravvivere nel corpo femminile fino a cinque giorni. Pertanto, la finestra fertile è considerata i giorni immediatamente precedenti e il giorno dell'ovulazione.
2. Fase luteale:
Dal 15° giorno al 28° giorno circa del ciclo:
- Trasporto attraverso la tuba di Falloppio: l'ovulo viaggia attraverso la tuba di Falloppio verso l'utero. Questo trasporto è favorito dal movimento delle ciglia nella tuba di Falloppio.
- Fecondazione: se gli spermatozoi sono presenti nella tuba di Falloppio, l'ovulo può essere fecondato entro circa 12-24 ore dall'ovulazione. L'ovulo fecondato diventa uno zigote e inizia a dividersi mentre prosegue il suo viaggio attraverso la tuba di Falloppio.
- Impianto: una volta che l'ovulo è stato fecondato, lo zigote in divisione raggiunge l'utero dopo circa tre o quattro giorni e si sviluppa in una blastocisti. La blastocisti si impianta nel rivestimento dell'utero circa sei-dieci giorni dopo l'ovulazione. Questo processo si chiama impianto.
- Mancata fecondazione: se l'ovulo non viene fecondato, viene scomposto entro 24 ore dall'ovulazione e assorbito dall'organismo o espulso con la mestruazione successiva.
Queste fasi si ripetono in un ciclo regolare che dura in media circa 28 giorni, ma può variare da persona a persona.
Come calcolare l'ovulazione
Per le donne che desiderano avere figli è importante conoscere il proprio ciclo e in particolare l'ovulazione. Gli ausili tecnologici possono aiutare a monitorare con precisione l'ovulazione e a determinare i giorni fertili. Potete trovare le tecnologie più comuni nel nostro articolo: Metodi per determinare i giorni fertili.
Quali sintomi indicano l'ovulazione?
Esistono diversi sintomi che possono indicare l'ovulazione. La gravità di questi varia da donna a donna, ma molte donne notano almeno uno dei seguenti segnali:
- Cambiamento del muco cervicale: poco prima e durante l'ovulazione, il muco cervicale diventa chiaro, sottile ed elastico, simile all'albume d'uovo crudo. Questo rende più facile per gli spermatozoi raggiungere l'ovulo.
- Mittelschmerz: durante l'ovulazione, alcune donne avvertono una leggera trazione o un dolore su un lato del basso ventre. Questo cosiddetto mittelschmerz può durare da pochi minuti a ore.
- La temperatura corporea basale si abbassa leggermente: poco prima dell'ovulazione, la temperatura corporea basale si abbassa leggermente.
- Sensazione di tensione al seno: i cambiamenti ormonali possono provocare una sensazione di tensione o gonfiore al seno.
- Leggero spotting: Alcune donne sperimentano un leggero sanguinamento o spotting in prossimità dell'ovulazione.
- Cambiamento della cervice: Il collo dell'utero si ammorbidisce, si apre leggermente e si posiziona più in alto per facilitare l'ingresso degli spermatozoi.
Come il sistema riproduttivo si prepara all'ovulazione
Durante il ciclo mestruale, il sistema riproduttivo della donna si prepara a un eventuale concepimento, soprattutto durante la fase di ovulazione. Un aspetto fondamentale di questa preparazione è la creazione di un ambiente favorevole agli spermatozoi nel corpo femminile, per massimizzare le probabilità di successo della fecondazione.
Cambiamenti nel muco cervicale
Nei giorni precedenti e durante l'ovulazione, il collo dell'utero produce più muco, che diventa più sottile, più chiaro e più elastico, spesso descritto come proteico. Questo muco cervicale ha diverse funzioni importanti:
- Facilita la penetrazione degli spermatozoi nell'utero, consentendo il loro passaggio attraverso il canale cervicale.
- Crea un ambiente favorevole per gli spermatozoi, favorendone la motilità e la vitalità.
- Il muco alterato agisce come un filtro che trattiene gli spermatozoi di forma anomala o meno mobili, aumentando le probabilità di successo della fecondazione da parte degli spermatozoi sani.
Cambiamenti nell'ambiente vaginale
Durante la fase fertile del ciclo, anche l'ambiente vaginale cambia per favorire gli spermatozoi. Normalmente, l'ambiente vaginale è più acido e inibisce la crescita dei batteri nocivi. Durante la fase di ovulazione, invece, diventa meno acido, il che è più favorevole per gli spermatozoi e aumenta il loro tasso di sopravvivenza.
Posizione e ampiezza dell'apertura cervicale
Oltre alla variazione del muco, cambiano anche la posizione e l'ampiezza della cervice. Nei giorni fertili, la cervice è più alta, più morbida e leggermente aperta, il che facilita l'arrivo degli spermatozoi nell'utero.
Supporto ormonale
I cambiamenti ormonali durante il ciclo mestruale svolgono un ruolo fondamentale nella preparazione del sistema riproduttivo. L'aumento degli estrogeni poco prima dell'ovulazione determina i cambiamenti descritti nel muco cervicale e nell'ambiente vaginale. L'ormone luteinizzante (LH) è responsabile dell'ovulazione stessa e favorisce la maturazione e il rilascio dell'ovulo.
Endometrio
Contemporaneamente, il rivestimento dell'utero (endometrio) si prepara all'eventuale impianto di un ovulo fecondato. Sotto l'influenza degli estrogeni, la mucosa si forma e si ispessisce per creare un ambiente adatto all'ovulo. Dopo l'ovulazione, l'ormone progesterone fa sì che la mucosa rimanga intatta e sia ancora più preparata per l'impianto.
Il ruolo degli ormoni nell'ovulazione
Gli ormoni svolgono un ruolo fondamentale nel ciclo mestruale femminile e in particolare nell'ovulazione. L'interazione di vari ormoni assicura la maturazione dell'ovulo, il suo rilascio e la preparazione del rivestimento dell'utero ad accogliere l'ovulo fecondato.
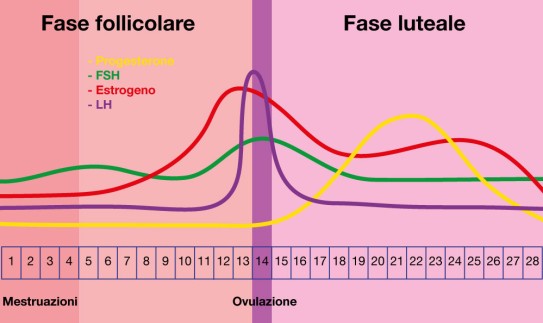
Ormone follicolo-stimolante (FSH)
L'ormone follicolo-stimolante (FSH) è secreto dall'ipofisi, una piccola ghiandola situata nel cervello. L'FSH è fondamentale per l'inizio del ciclo mestruale:
- Stimolazione della maturazione dei follicoli: all'inizio del ciclo, l'FSH stimola le ovaie a portare a maturazione diversi follicoli.
- Produzione di estrogeni: i follicoli in via di maturazione producono estrogeni, che influenzano l'andamento del ciclo.
Estrogeni
L'estrogeno è un ormone prodotto principalmente dai follicoli in maturazione nelle ovaie. Ha diverse funzioni importanti nel ciclo mestruale:
- Costruire il rivestimento dell'utero: Gli estrogeni promuovono la crescita e l'ispessimento del rivestimento uterino per prepararlo all'eventuale impianto di un ovulo fecondato.
- Regolazione di FSH e LH: alti livelli di estrogeni determinano un feedback all'ipofisi, che inibisce il rilascio di FSH e promuove un aumento di LH.
Ormone luteinizzante (LH)
Anche l'ormone luteinizzante (LH) è secreto dall'ipofisi e svolge un ruolo fondamentale nell'ovulazione:
- Picco di LH: verso la metà del ciclo, quando i livelli di estrogeni sono sufficientemente elevati, si verifica un improvviso aumento dei livelli di LH (picco di LH).
- Innesco dell'ovulazione: questo picco di LH innesca l'ovulazione provocando lo scoppio del follicolo più dominante e il rilascio dell'ovulo maturo.
- Formazione del corpo luteo: dopo l'ovulazione, il follicolo vuoto si trasforma in corpo luteo, che produce progesterone.
Il progesterone
Il progesterone viene prodotto dal corpo luteo dopo l'ovulazione e svolge diverse funzioni importanti:
- Mantenimento del rivestimento dell'utero: Il progesterone sostiene il rivestimento dell'utero e lo prepara ulteriormente per l'eventuale impianto di un ovulo fecondato.
- Inibizione di un'ulteriore ovulazione: Livelli elevati di progesterone impediscono che si verifichino altre ovulazioni nello stesso ciclo.
- Preparazione dell'organismo alla gravidanza: se la fecondazione e l'impianto avvengono, il livello di progesterone rimane alto per sostenere la gravidanza. In caso contrario, il livello di progesterone diminuisce e ciò porta alle mestruazioni.
Interazione degli ormoni
L'interazione di questi ormoni è come un'orchestra finemente accordata. Ogni ormone ha un ruolo e un momento specifico nel ciclo per garantire che l'ovulazione avvenga correttamente e che il corpo sia preparato in modo ottimale per un'eventuale gravidanza. L'equilibrio di questi ormoni è essenziale per la fertilità e i disturbi di questo equilibrio possono portare a problemi di ovulazione.
È possibile un'ovulazione multipla?
L'ovulazione multipla si verifica quando vengono rilasciati due o più ovuli nello stesso ciclo. Di solito si verifica nell'arco di 24 ore. Secondo alcuni studi, circa il 5-10% dei cicli presenta ovulazioni multiple, anche se la frequenza esatta può variare.
Meccanismo
Normalmente, in ogni ciclo matura un follicolo dominante che rilascia un ovulo. Tuttavia, nell'ovulazione multipla, due o più follicoli maturano e rilasciano i loro ovuli quasi contemporaneamente. Questo rilascio supplementare è innescato da un complesso cocktail ormonale di estrogeni e ormone luteinizzante (LH).
Gravidanze gemellari
L'ovulazione multipla può portare a gemelli fraterni se entrambi (o tutti) gli ovuli rilasciati vengono fecondati. Questi gemelli sono geneticamente diversi e possono essere di sesso diverso, poiché provengono da ovuli e spermatozoi separati.
I gemelli fraterni sono più comuni in alcune famiglie e possono essere favoriti da fattori come l'età materna (le donne più anziane hanno maggiori probabilità di concepire) e i trattamenti di fertilità (che stimolano la maturazione di più follicoli).
Ormoni e fattori di influenza
Le fluttuazioni ormonali e i trattamenti per la fertilità che promuovono la stimolazione ovarica possono aumentare la probabilità di ovulazione multipla. Anche alcuni fattori genetici e condizioni ambientali possono giocare un ruolo importante.
Quali sono le possibili cause della mancata ovulazione?
La mancata ovulazione, nota anche come anovulazione, può avere diverse cause. Ecco alcuni dei motivi più comuni per cui non si verifica l'ovulazione:
1. squilibri ormonali
Uno squilibrio degli ormoni, in particolare LH (ormone luteinizzante), FSH (ormone follicolo-stimolante), estrogeni e progesterone, può impedire l'ovulazione. Le cause ormonali includono
- Sindrome dell'ovaio policistico (PCOS): un disturbo comune in cui vengono prodotti troppi androgeni (ormoni maschili), che interferiscono con l'ovulazione.
- Disturbi della tiroide: Sia l'ipertiroidismo che l'ipotiroidismo possono influenzare il ciclo mestruale e inibire l'ovulazione.
- Iperprolattinemia: un livello elevato di prolattina (un ormone che normalmente aumenta durante l'allattamento) può impedire l'ovulazione.
2. Stress
Lo stress fisico o emotivo può influenzare la produzione ormonale e quindi sopprimere l'ovulazione. Un forte stress altera la funzione dell'ipotalamo, una regione del cervello che controlla il rilascio degli ormoni riproduttivi.
3. Fluttuazioni di peso
- Sottopeso: una quantità di grasso corporeo troppo bassa può provocare un calo degli estrogeni, che impedisce l'ovulazione. Ciò si verifica spesso in caso di diete estreme, anoressia o esercizio fisico intenso.
- Sovrappeso: anche l'obesità può causare squilibri ormonali che interferiscono con l'ovulazione, come nella PCOS.
4. Età
La fertilità diminuisce con l'età. Le donne con più di 35 anni hanno maggiori probabilità di avere cicli irregolari o anovulatori. Questo perché il numero e la qualità degli ovuli diminuiscono con l'età.
5. Allattamento al seno
Durante l'allattamento, soprattutto quello completo, viene rilasciata una maggiore quantità di prolattina, che può sopprimere l'ovulazione. Pertanto, in questo periodo l'ovulazione potrebbe non verificarsi.
6 Farmaci
Alcuni farmaci, in particolare i preparati ormonali come la pillola contraccettiva o altri contraccettivi, impediscono in modo specifico l'ovulazione. Anche i farmaci per il trattamento di malattie tiroidee o psichiatriche possono influenzare il ciclo.
7. Malattie delle ovaie
Anche malattie come le cisti ovariche o l'insufficienza ovarica precoce (menopausa precoce) possono impedire l'ovulazione.
Se l'ovulazione non si verifica per diversi mesi, si parla di anovulazione cronica. In questi casi, può essere utile rivolgersi a un medico per determinare la causa esatta e trovare un trattamento adeguato.
Quali sono le opzioni per innescare l'ovulazione?
Se l'ovulazione non si verifica o è irregolare, esistono vari modi per stimolare medicalmente l'ovulazione e aumentare così le probabilità di gravidanza. Ecco alcuni approcci comuni:
1. Farmaci per la stimolazione dell'ovulazione
Uno dei trattamenti più comuni per l'ovulazione irregolare o assente è rappresentato dai farmaci per la stimolazione ovarica. Questi farmaci favoriscono la maturazione dei follicoli e innescano l'ovulazione:
- Clomifene (clomifene citrato): Il clomifene è un farmaco molto utilizzato per l'induzione dell'ovulazione. Agisce influenzando l'equilibrio ormonale e stimolando il rilascio di FSH e LH, necessari per l'ovulazione. Di solito viene assunto all'inizio del ciclo per diversi giorni.
- Gonadotropine: questi farmaci contengono gli ormoni FSH e LH o solo FSH e vengono somministrati sotto forma di iniezioni. Promuovono la crescita e la maturazione dei follicoli. Vengono spesso utilizzati se il clomifene non ha avuto successo o in associazione a tecniche di riproduzione assistita (ad esempio, fecondazione in vitro, FIV).
- Metformina: la metformina viene utilizzata principalmente nelle donne con sindrome dell'ovaio policistico (PCOS). Aiuta a regolare i livelli di insulina e può quindi ripristinare l'ovulazione.
2. Innescare l'ovulazione
In alcuni casi, dopo la stimolazione ovarica si procede a un'ulteriore fase farmacologica per innescare l'ovulazione in modo mirato. Si tratta della somministrazione di HCG (gonadotropina corionica umana), che di solito innesca l'ovulazione da 24 a 36 ore dopo l'iniezione. Ciò consente di pianificare con precisione i rapporti sessuali o i metodi assistiti come l'inseminazione (IUI).
3. Adattare lo stile di vita
Oltre ai trattamenti medici, alcuni cambiamenti nello stile di vita possono aumentare le probabilità di un'ovulazione regolare e di una gravidanza:
- Regolare il peso: Sia il sottopeso che il sovrappeso possono interferire con l'ovulazione. Il raggiungimento di un peso corporeo sano stabilizza i livelli ormonali, favorendo l'ovulazione.
- Dieta sana: una dieta equilibrata ricca di frutta, verdura, grassi sani e carboidrati complessi può favorire la fertilità. Per le donne con PCOS può essere utile ridurre lo zucchero e i carboidrati raffinati.
- Ridurre lo stress: Lo stress cronico può influire sull'equilibrio ormonale. Tecniche come la meditazione, lo yoga o l'attività fisica regolare possono aiutare a ridurre lo stress e a stabilizzare il ciclo.
4. Sfruttare al massimo i giorni fertili
Le probabilità di gravidanza sono maggiori se i rapporti sessuali avvengono nei giorni fertili. I giorni fertili comprendono il giorno dell'ovulazione e i 2-3 giorni precedenti, poiché gli spermatozoi possono sopravvivere nel corpo della donna fino a 5 giorni. Un test di ovulazione o il monitoraggio dei sintomi dell'ovulazione (come i cambiamenti del muco cervicale) possono aiutare a determinare il momento ottimale per i rapporti sessuali.
5. Trattamento dei problemi di salute sottostanti
Se problemi di salute come la PCOS, le malattie della tiroide o l'endometriosi interferiscono con l'ovulazione, queste condizioni devono essere trattate in modo specifico. Con il giusto trattamento, le possibilità di gravidanza possono migliorare notevolmente.
6. Tecnologia riproduttiva assistita (ART)
Se la stimolazione farmacologica e i cambiamenti nello stile di vita non portano al successo, si può optare per le tecnologie di riproduzione assistita, come la fecondazione in vitro (FIV) o l'inseminazione intrauterina (IUI). In queste procedure, l'ovulazione viene indotta dal medico e l'ovulo viene fecondato artificialmente (FIV) o lo sperma viene introdotto in modo specifico nell'utero (IUI) per aumentare le possibilità di fecondazione.
Dopo l'ovulazione: quando ha senso un test di gravidanza?
Un test di gravidanza ha senso non prima di 14 giorni dall'ovulazione, perché solo allora la concentrazione dell'ormone hCG (gonadotropina corionica umana) nelle urine è sufficientemente alta da essere riconosciuta in modo affidabile da un test. Ciò corrisponde all'incirca al momento in cui normalmente iniziano le mestruazioni.
Esistono test di gravidanza che possono essere eseguiti alcuni giorni prima della mestruazione prevista. Tuttavia, la precisione a questo punto è ancora più bassa, poiché il livello di hCG potrebbe non essere ancora sufficientemente alto.